Gründe und Beschwerden | Diagnose | Behandlungen | Konservative Methoden | Operative Methoden | Neuartige Knorpeltherapie | Nachbehandlung | Beratung & Zweitmeinung
Unsere Spezialisten für Knorpelschaden im Knie weisen langjährige Erfahrung und hohe Kompetenz in der Sport- und Gelenkchirurgie auf. Gerne beraten wir Sie individuell.
WOZU DIENT DER KNORPEL IM KNIE?
Eine ca. 5 mm dicke Knorpelschicht bedeckt den Knochen im Kniegelenk. Die glatte Oberfläche des Knorpels ermöglicht eine reibungslose Beweglichkeit des Gelenks. Zusätzlich bewirkt der Knorpel eine gleichmässige Verteilung von Druck- und Stossbelastung auf den darunterliegenden Knochen. Dadurch wird der Knochen geschützt, und Überbelastungen werden reduziert. Der Knorpel hat keine Nerven und wächst nach der Pubertät nicht mehr weiter. Die gebildete Knorpelschicht begleitet uns das ganze Leben.
Ein Knorpel wird im Laufe der Jahre zunehmend abgenutzt und verliert die Fähigkeit, Wasser zu speichern. Die Knorpeloberfläche wird dadurch spröde und bekommt Risse. Diese spröde Oberfläche ist anfälliger für Schläge und Scherkräfte. Da der Knorpel keine Schmerzfasern hat, spüren wir diese Veränderung am Anfang nicht. Vielleicht fällt ein Reibgeräusch (Krepitation) bei stärkerer Belastung auf. Im Gegensatz zum Knorpel besitzt der Knochen Schmerzfasern. Liegt der Knochen frei, spüren wir das betroffene Gelenk mit dem entsprechenden Schmerz.
Der Gelenkknorpel kann aber auch durch chronische Fehlbelastung oder einen Unfall (Trauma) beschädigt werden.
WORAN ERKENNT MAN EINEN KNORPELSCHADEN?
Ein kleiner Knorpelschaden im Kniegelenk kann zu massiven Einschränkungen führen und verursacht belastungsabhängige Schmerzen, Geräusche sowie Gelenkschwellungen. Der Knorpel nutzt sich stetig weiter ab, was schlussendlich zu einer Arthrose führt.
Das Ausmass der Beschwerden ist abhängig von der Grösse und Tiefe des Knorpeldefekts sowie dessen Lokalisation.
Beim chronischen Knorpelschaden berichten die Patienten über Anlauf-, Belastungs- und Entzündungsschmerzen. Das Knie ist geschwollen, die Beweglichkeit des Kniegelenks ist eingeschränkt. Zusätzlich haben die Patienten einen unsicheren Gang, das Kniegelenk fühlt sich instabil an und knickt zum Teil weg.
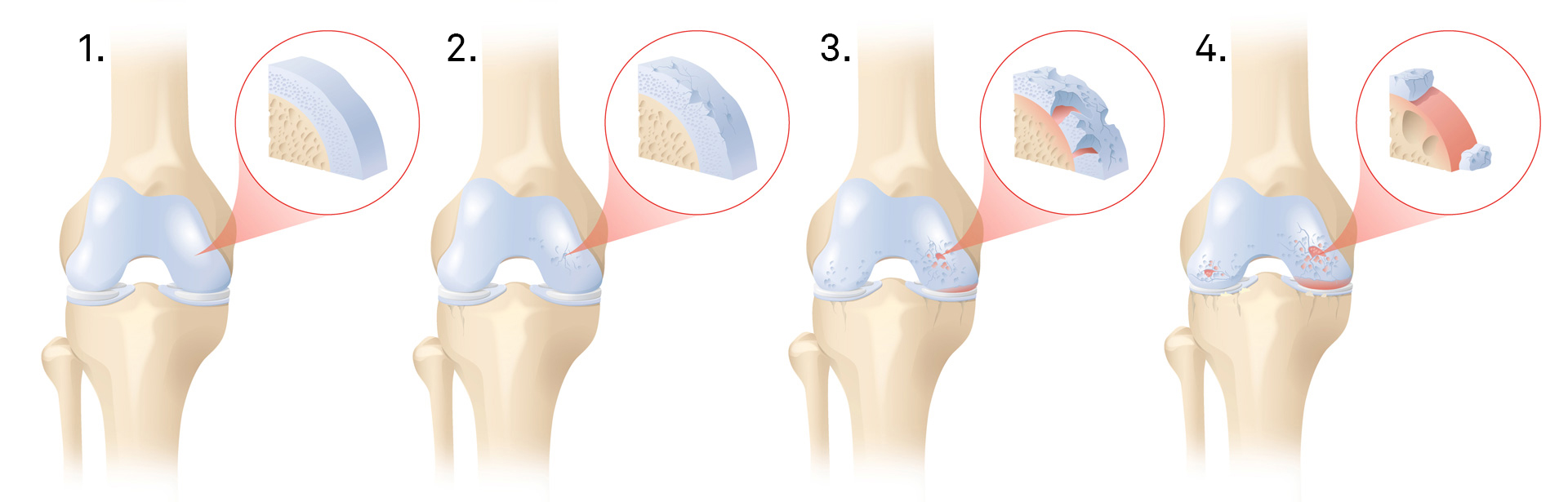
Stadien des Knorpelschadens
Die Beschädigungen des Gelenkknorpels können einerseits oberflächlich mit kleinen Rissen auftreten, anderseits aber den ganzen Knorpel im Knie betreffen. Dadurch tritt die raue, schmerzhafte Oberfläche des Knochens hervor.
Der Knorpelschaden wird in vier Stadien unterteilt:
- Stadium/Grad I: Weicher Knorpel
- Stadium/Grad II: Raue Oberfläche mit Rissen
- Stadium/Grad III: Tiefe Risse im Knorpel, die bis auf den Knochen gehen
- Stadium/Grad IV: Vollständiger Verbrauch des Knorpels mit freiliegendem Kochen; man spricht auch von einer Knochenglatze
Ist ein Knorpelschaden vorhanden, bedarf es einer genauen klinischen Untersuchung und einer radiologischen Abklärung (Röntgen) sowie ein MRT des Kniegelenks. Gegebenenfalls müssen noch weitere Abklärungen durchgeführt werden, wie z.B. eine Aufnahme des gesamten Beins, um die Stellung der Beinachse zu bestimmen. Um die Rotation vom Kniegelenk zu ermitteln, kann ein Rotations-CT durchgeführt werden. Alle diese Befunde müssen genau analysiert werden, denn eine Knorpeltherapie kann nur erfolgreich sein, wenn bestehende Missstände, wie z.B. ein seitlicher Verlauf der Kniescheibe, beseitigt werden.
Eine symptomatischer Knorpelschaden bei jungen Patienten sollte operativ versorgt werden, um einerseits die Bildung einer Arthrose im Kniegelenk zu verhindern bzw. zu verlangsamen und andererseits die schmerzfreie Ausführung sportlicher Aktivitäten wieder zu ermöglichen. Man muss sich jedoch bewusst sein, dass die Erholungsphase (Rehabilitation) lange andauern kann (bis zu einem Jahr).
Der Knorpelschaden sieht je nach Ursache, ob unfallbedingt (akut) oder abnutzungsbedingt (chronisch), unterschiedlich aus und wird entsprechend anders behandelt. So haben wir beim akuten Knorpelschaden einen klar umschriebenen Defekt (Stanzdefekt) gegenüber dem gesunden Knorpel mit scharfen Abschlussrandkanten. Beim chronischen Knorpeldefekt ist dies nicht der Fall. Wird der Knorpeldefekt nicht behandelt, kommt es zur weiteren Knorpelabnutzung des Kniegelenks und im weiteren Verlauf zu einer Kniegelenksarthrose.
Die konservative Therapie bei Knorpelschäden ist sehr eingeschränkt. Nach der Pubertät verliert der Knorpel sein Selbstheilungspotenzial, d. h., ab diesem Zeitpunkt müssen wir mit dem Knorpel das ganze Leben auskommen. Aus diesen Gründen führt der natürliche Verlauf eines Knorpelschadens zu einer Verschlechterung. Der Knorpelschaden wird mit der Zeit grösser und tiefer, was zu einer klinischen Verschlechterung mit entsprechenden Schmerzen und Einschränkungen im Alltag und bei sportlicher Aktivität führt. Mit einer konservativen Therapie kann ein Knorpelschaden nicht geheilt, sondern nur gelindert werden, indem der Knorpelverschleiss verlangsamt wird. Folgende konservativen Therapien sind möglich:
- Physiotherapie
- Osteopathie
- Schmerzmittel
- Knorpelunterstützende Mittel
- Schmierspritzen: Mit Hyaluronsäure-Spritzen wird die Gelenkschmierung des defekten Gelenks vorübergehend verbessert. Dadurch wird die Entzündung im Gelenk reduziert, und entsprechend hat der Patient weniger Schmerzen. Eine weitere Option sind Injektionen mit Eigenblut.
- Weiteres: Auf eigenes Gewicht achten oder dieses reduzieren, gesunde ausgewogene Ernährung, regelmässiges Training mit geführten Bewegungen wie Schwimmen oder Velofahren.
Die operative Therapie des Knorpelschadens richtet sich nach der Grösse (Ausdehnung) und Tiefe des Defektes und muss individuell angepasst werden. Zudem spielen Faktoren wie Intaktheit des freiliegenden Knochens, Knorpelqualität auf der gegenüberliegenden Seite des Defekts und das Alter des Knorpeldefekts eine entscheidende Rolle. Des Weiteren gilt: Je jünger der Patient ist, desto grösser sind die Erfolgsaussichten der unten beschriebenen Methoden für den akuten Knorpelschaden. Dazu zählen:
- Fixieren des Knochen-/Knorpelsplitters mit einer meist auflösbaren Schraube.
- Arthroskopisches Versiegeln von oberflächlichen Knorpelrissen.
- Mikrofrakturierung: Zuerst wird der Knorpeldefekt so präpariert, dass ein sauberer, stabiler Knorpelrand vorhanden ist. Anschliessend werden mit dem Bohrer oder speziellen Ahlen kleine Löcher im freiliegenden Knochen angebracht. Aus diesen Löchern kommt Blut aus dem Knochen, das Stammzellen enthält. Diese Stammzellen können sich unter anderem in Knorpel umwandeln und so den freiliegenden Knochen wieder schützen. Diese Methode wird meistens arthroskopisch (Gelenkspiegelung) angewendet und eignet sich für kleinere Knorpeldefekte (< 2,5 cm2).
- Transplantation von Knorpel-Knochen-Zylinder: Diese Technik wird auch Mosaikplastik oder OATS genannt (Osteochondrales Autologes Transplantationssystem). Die Methode wird ebenfalls nur bei kleineren Knorpeldefekten angewendet (< 2,5 cm2). Dabei werden mit speziellen Hohlstanzen, köpereigne Knorpel-Knochen-Zylinder aus einem nicht belasteten Kniegelenkanteil genommen und direkt in den Knorpeldefekt eingebracht. Diese Methode wird angewendet, wenn zusätzlich zum Knorpeldefekt auch der darunterliegende Knochen beschädigt ist.
- AMIC: Bei grösseren Knorpeldefekten wird die AMIC-Technik verwendet. AMIC steht für autogene Matrix-induzierte Chondrogense, d. h. Matrix-eingeleitete eigene Knorpelerzeugung. Der Knorpeldefekt wird offen dargestellt und gesäubert, damit wieder stabile Knorpelränder vorhanden sind. Anschliessend folgt eine Mikrofakturierung wie oben beschrieben.
- Knorpeltransplantation: Eine andere Möglichkeit wäre, eigene Knorpelzellen aus gewonnenen Biopsien von der ersten Operation in einem Labor züchten zu lassen. Diese Methode wird auch ACT genannt (autologe Chondrozyten-Transplantation). Nach ca. vier Wochen Züchtung in einem Labor können die Knorpelzellen in einer zweiten Operation in den entsprechenden Defekt eingebracht werden.
- Knochendefekte: Sind Knochendefekte vorhanden, welche tiefer als 4 mm sind, müssen diese mithilfe von körpereigenem Knochen (z. B. Oberschenkel) oder Spenderknochen aufgefüllt werden (Spongiosaplastik).
Die oben erwähnten Operationstechniken werden vorwiegend bei akuten Knorpeldefekten angewendet. Neben dem Alter spielt auch die Gegenseite des Knorpeldefekts eine Rolle. Diese sollte keinen grösseren Schaden aufweisen, ansonsten kann die raue Oberfläche das Operationsresultat negativ beeinflussen. Weitere Möglichkeiten zur Deckung von eher chronischen Knorpeldefekten ist der künstliche Ersatz des verletzten Knorpels.
Ist der Knorpelverschleiss so weit fortgeschritten, dass schlussendlich Knochen auf Knochen reibt (Endstadium der Arthrose), ist eine Teilprothese (z.B. eine Schlittenprothese, ein Kniescheiben-Gleitersatz) oder ein kompletter Oberflächenersatz, nötig. Auch eine Korrektur von O-/X-Beinen (sog. Korrekturosteotomie) ist manchmal erforderlich.
Bei dieser neuartigen Knorpeltherapie, welche minimalinvasiv durch eine Gelenkspiegelung (Arthroskopie) durchgeführt werden kann, wird körpereigenes Knorpelgewebe verwendet. Alle Schritte werden in der gleichen Operation durchgeführt. Dabei wird gesunder Knorpel an den Rändern des Knorpeldefektes entfernt und allenfalls zusätzlich an Orten im Kniegelenk, welche weniger belastet werden. Diese gesunden Knorpelstücke (Chips) werden gesammelt und anschliessend mit dem Gewebeklebstoff (Thrombin) vermischt, welches aus dem eigenen Blut gewonnen wird. Mit der daraus resultierenden Knorpelstück-Paste wird der Knorpeldefekt aufgefüllt. Anschliessend wird der gefüllte Knorpeldefekt mit Partikel des eigenen Blutes, welche viele Wachstumsfaktoren besitzen, benetzt. Dadurch werden die Knorpelzellen in den eingesetzten Knorpelstücken aktiviert, welche dann über Monate einen neuen Knorpel bilden.
Die Nachbehandlung muss der vorausgegangenen Operation individuell angepasst werden. Erfolgte eine Knorpeltherapie, muss das Kniegelenk für sechs Wochen mithilfe von Gehstöcken entlastet werden. In den ersten zwei Tage wird das Kniegelenk in einer speziellen Schiene ruhiggestellt. Diese Schiene sollte anschliessend für 6 Wochen nur nachts getragen werden. In den ersten zwei Wochen ist eine Beugung des Kniegelenks tagsüber um 30° erlaubt (Verwendung einer Orthese mit Gelenk). In der zweiten bis vierten Woche ist eine Beugung bis 60° möglich und in der vierten bis sechsten Woche eine Beugung bis 90°. Während diesen sechs Wochen ist gehen nur an Stöcken erlaubt mit einer maximalen Belastung von 15kg. Die Rückkehr zum Sport beginnt schrittweise sechs Monate nach der Operation. Vollkontakt-Sportarten sollten erst 12 Monate nach der Operation wieder aufgenommen werden.
Patienten mit einem Oberflächenersatz können das Kniegelenk sofort belasten und bewegen. Um die Weichteile zu schonen, werden jedoch Gehstöcke für ca. vier Wochen empfohlen.
Wichtig sind ferner eine mehrwöchige Physiotherapie mit Linderung der Schwellung sowie die Stärkung und Dehnung der Oberschenkelmuskulatur.
Unsere Ärzte weisen langjährige Erfahrung und hohe Kompetenz in der Sport- und Gelenkchirurgie auf. PD Dr. med. Andreas L. Oberholzer ist ausgewiesener Knieexperte und verfügt über grosse Erfahrung auf dem Gebiet des künstlichen Kniegelenks. Er schult ausländische Ärzte auf diesem Gebiet und fördert die Weiterentwicklung der weichteilorientieren Technik für die Implantation eines künstlichen Kniegelenks. Über diese Tätigkeit erfahren Sie hier mehr.
Wir gewährleisten eine rasche, fachlich kompetente Abklärung und Beratung sowie eine Behandlung nach den modernsten Möglichkeiten. Gerne dürfen Sie bei uns auch eine Zweitmeinung einholen.
Da es sich bei der Klinik Pyramide um eine Privatklinik handelt, ist eine Zusatzversicherung erforderlich: Für Behandlungen in unserer Klinik benötigen Sie eine Privatversicherung oder eine Halbprivatversicherung. Selbstverständlich können sich auch allgemein versicherte Patienten bei uns behandeln lassen, indem sie sich für ein Upgrade entscheiden.