Saures Aufstossen – Reflux | Bariatrische Chirurgie | Magenbypass | Leistenbruch | Hämorrhoiden
Unter Viszeralchirurgie versteht man die Chirurgie im Bauchraum resp. der Bauchorgane. Die Viszeralchirurgie hat in den letzten zwei Jahrzenten stark von den Vorteilen der minimalinvasiven Chirurgie und insbesondere der laparoskopischen Chirurgie profitiert. Komplexe, risikoreiche Eingriffe an der Bauchwand und an den Organen im Bauchraum konnten durch die sog. Schlüssellochchirurgie verbessert, vereinfacht und schonender gemacht werden. Heute werden die meisten Eingriffe minimalinvasiv, d. h. mithilfe eines optischen Instruments über kleine Zugänge durchgeführt.
Die Klink Pyramide bietet nur einen Teil des gesamten Gebiets der Viszeralchirurgie an, ist auf diesem aber spezialisiert.
Beschwerden durch einen Reflux (Rückfluss von Säure vom Magen in die Speiseröhre) sind in unseren Breitengraden weit verbreitet. Fast jeder Mensch leidet in seinem Leben einmal oder mehrfach an saurem Aufstossen oder einem Brennen hinter dem Brustbein. Rund 25 Prozent der Bevölkerung haben einen chronischen Reflux und sind über längere Zeit auf medikamentöse Behandlungen angewiesen, um weitergehende Komplikationen zu vermeiden. Eine Operation kann das Problem, das auf einen ungenügenden Verschlussmechanismus zwischen Speiseröhre und Magen zurückzuführen ist, gut und dauerhaft beheben. Wir arbeiten auf diesem Gebiet eng mit Dr. med. Mischa C. Feigel vom Zürcher Referenzzentrum für Refluxkrankheiten zusammen.
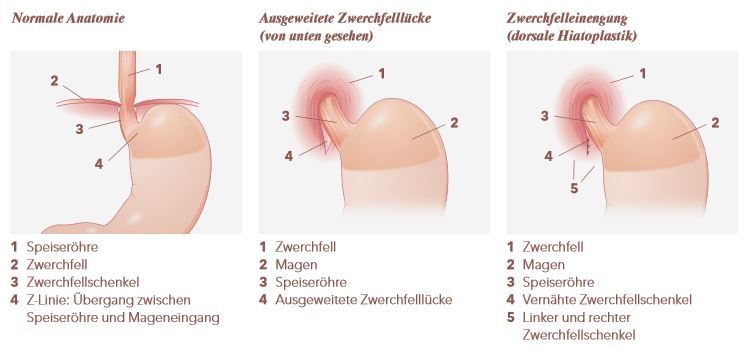 Illus: Rekonstruktion der erweiterten Zwerchfelllücke
Illus: Rekonstruktion der erweiterten Zwerchfelllücke
Lesen Sie hier einen ausführlichen Bericht über die Symptome und Behandlungen des Refluxes.
Die Bariatrie beschäftigt sich mit den Ursachen, der Vorbeugung und der Behandlung (konservativ oder chirurgisch) des Übergewichts. Die genaue Ursache der Adipositas ist bis heute nicht bekannt. Man geht davon aus, dass genetische (vererbte) und hormonelle Faktoren, ebenso Umwelteinflüsse, die Stoffwechselsituation, das Ausmass körperlicher Aktivität und die Ernährung eine Rolle spielen.
Die Übergewichtschirurgie ist vielschichtig und entwickelt sich ständig weiter. Dementsprechend kommen verschiedenste Operationsverfahren zur Anwendung, die entweder zu einer Einschränkung der Nahrungsaufnahme führen (Restriktion), die Aufnahme von Nährstoffen reduzieren (Malabsorption) oder eine Kombination beider Verfahren.
Die Magenbypass-Operation gehört heute zu den häufigsten Eingriffen bei stark übergewichtigen Patienten. Dabei kommt es zu tiefgreifenden Veränderungen in der Anatomie des Magen-Darm-Traktes. Man unterscheidet verschiedene Magenbypass-Operationen.
Proximale Magenbypass-Operation
Bei der proximalen Magenbypass-Operation wird der Magen massiv verkleinert (auf ca. 10 bis 15 ml). An diesen kleinen Magenrest wird eine neue Verbindung mit dem oberen Anteil des Dünndarms angelegt, damit die Nahrung abfliessen kann. Dieser Eingriff führt anfänglich meistens zu einer guten Gewichtsreduktion. Leider nimmt ein nicht zu vernachlässigender Teil dieser Patienten nach einigen Jahren aber langsam wieder kontinuierlich an Gewicht zu. In diesen Fällen muss der proximale in einen distalen Magenbypass umgewandelt werden. Es handelt sich um einen kleinen Eingriff, bei dem die Magen-, Gallen- und Bauchspeicheldrüsensäfte erst sehr weit unten wieder in den Dünndarm geleitet werden. Dies führt zu einer stark verminderten Nährstoffaufnahme (Malabsorption), sodass diese Patienten auch bei normaler Nahrungsaufnahme wieder langfristig an Gewicht verlieren.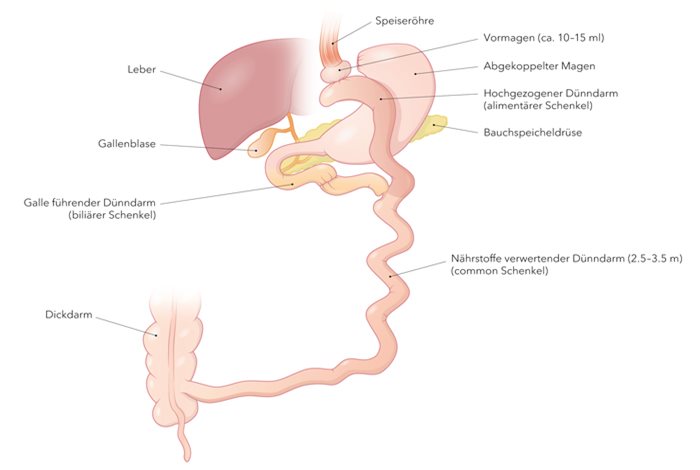
Distale Magenbypass-Operation
Bei der distalen Technik wird der Magen zwar ebenfalls in gleicher Weise verkleinert, die neue Verbindung zwischen dem kleinen Restmagen und dem Dünndarm (Anastomose) aber bewusst nicht eng gemacht. Die Nahrungsaufnahme ist somit kaum bis gar nicht eingeschränkt. Des Weiteren werden die Magen-, Gallen- und Bauchspeicheldrüsensäfte erst sehr weit unten (distal) wieder in den Dünndarm eingeleitet. Bei diesem Eingriff handelt es sich also nicht um ein restriktives, sondern um ein malabsorptives Verfahren. Die eingenommene Nahrung wird nur zu einem geringen Teil verwertet. Weil die Fettverdauung erst weit unten im Dünndarm einsetzt, gelangen Fette unverdaut in den Dickdarm. Hier erfolgt keine Kalorienaufnahme mehr, dem Stuhl wird Wasser entzogen, um die Konsistenz desselben zu verdicken. Diese sog. Fettstühle können durch eine fettreduzierte Nahrung zwar nicht vollständig eliminiert, aber doch massiv verringert werden.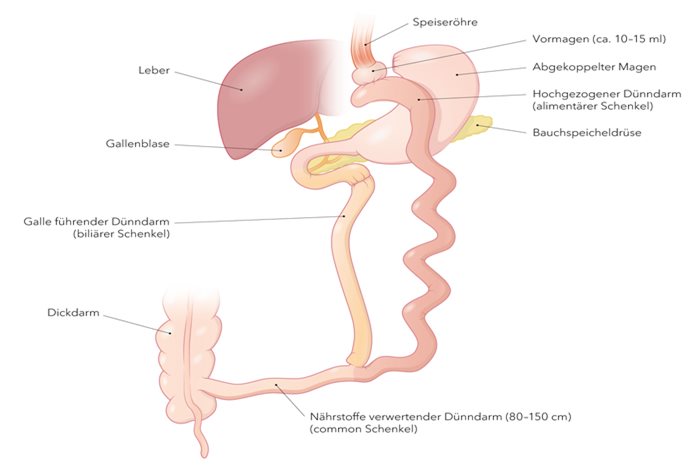
Intermediale Magenbypass-Operation
Eine abgeschwächte Variante des klassischen distalen Magenbypasses ist der intermediate Magenbypass. Aus technischer Sicht ist er mit dem distalen Magenbypass absolut vergleichbar. Die Gewichtsabnahme ist etwas geringer als beim klassischen distalen Magenbypass, Fettstühle treten aber hier praktisch nie auf. Auch erfolgt die Gewichtsabnahme nicht so rasant wie bei der klassischen distalen Magenbypass-Operation, was für die Hautverhältnisse sicher von Vorteil ist. Diesen Eingriff führen wir vorwiegend bei Patienten durch, die keinen allzu hohen BMI aufweisen (unter 40 kg/m2), keine ganz ideale Gewichtsreduktion anstreben und keine Fettstühle haben möchten.
Schlauchmagenoperation
Seit 2006 wird die Schlauchmagenoperation standardmässig durchgeführt. Es handelt sich um ein relativ junges Operationsverfahren. Langzeitergebnisse liegen deshalb noch nicht vor, wir halten sie aber für eine sehr vielversprechende Alternative. Bei diesem Eingriff, der laparoskopisch vorgenommen wird, wird das Magenvolumen von normal ca. 1000 bis 1500 ml auf ca. 60 bis 120 ml reduziert, indem der äussere Magenanteil entfernt wird. Der Restmagen sieht dann aus wie ein Schlauch, der von der Speiseröhre bis zum Magenausgang reicht. Es handelt sich um ein restriktives Verfahren. Die Nahrungsaufnahme verringert sich massiv, und das Sättigungsgefühl ist sehr rasch erreicht, was sich positiv auf die Kalorienaufnahme auswirkt. Der grosse Vorteil gegenüber dem Magenband ist das Fehlen einer engen Stelle im obersten Magenanteil. Die Nahrung wird also nicht einfach auf- und zurückgehalten, sondern fliesst ungehindert in den (sehr kleinen) Schlauchmagen. Durch die massive Verkleinerung desselben kommt es aber sehr rasch zu einem Sättigungsgefühl. Zusätzlich wird durch die Entfernung eines grossen Magenanteils (v. a. des obersten Anteiles, des Magenfundus) die Produktion eines appetitanregenden Hormons reduziert. Es handelt sich um das Ghrelin (Growth Hormone Release Inducing), ein «Hungerhormon», das vorwiegend im Magen gebildet wird. Bei Hunger steigt der Ghrelinspiegel im Blut an, was den Appetit anregt. Nach dem Essen sinkt der Wert wieder ab. Durch die ausgedehnte Magenverkleinerung verringert sich die Ghrelinproduktion. Dies hat den positiven Effekt, dass sich das Hungergefühl insgesamt verringert und sich das Sättigungsgefühl schneller einstellt. Wie bei allen chirurgischen Verfahren zur Gewichtsreduktion sind regelmässige ärztliche Nachkontrollen unerlässlich. Ferner müssen gewisse Ernährungsvorschriften eingehalten werden. Es sollten insbesondere nur geringe Mengen an Kalorien in flüssiger Form gegessen und getrunken werden (zuckerhaltige Getränke, Schokolade, Eiscreme etc.), da diese praktisch ohne Einschränkung durch den Schlauchmagen in den Dünndarm gelangen und dort verstoffwechselt werden. Dies kann dann zu einem erneuten Gewichtsanstieg führen. Für Menschen, die ihren Süssigkeitskonsum nicht oder nicht langfristig drastisch einzuschränken bereit sind, ist die Schlauchmagenoperation keine sinnvolle, erfolgversprechende Therapieoption.
Laparoskopischer Mini-Gastric-Bypass
Neben den seit Jahren bewährten Operationen führen wir bei schwer übergewichtigen Patienten seit einiger Zeit einen weiteren chirurgischen Eingriff zur langfristigen Gewichtsreduktion durch. Es handelt sich dabei um den laparoskopischen Mini-Gastric-Bypass (LMGB), der bereits seit einigen Jahren an diversen internationalen Zentren mit grossem Erfolg angewandt wird. Der LMGB ist ein Kombinationseingriff, bestehend aus einer restriktiven Komponente (weniger grosse Nahrungsportionen aufgrund einer schlauchmagenähnlichen Verkleinerung des Magens), einer Malabsorption (die eingenommene Nahrung wird schlechter verwertet, also werden auch weniger Kalorien vom Körper aufgenommen) und enterohumoralen Faktoren (Eingriffe, die langfristig via Magen-Dünndarm-Passage die Aufnahme bestimmter Nahrungsbestandteile beeinflussen). Es sind somit sowohl Komponenten aus Schlauchmagen (Restriktion), proximalem (Restriktion und enterohumorale Faktoren) und distalem (Malabsorption) Magenbypass im Mini-Gastric-Bypass enthalten. Es ist einer der wenigen bariatrischen Eingriffe, der reversibel ist, also rückgängig gemacht werden kann. Es handelt sich ausserdem um einen technisch vergleichsweise einfachen Eingriff, der routinemässig laparoskopisch durchgeführt wird. Im Gegensatz zu den klassischen Magenbypass-Operationen wird lediglich eine neue Verbindung zwischen Magen und Dünndarm angelegt (bei den anderen Magenbypass-Operationen sind es zwei neue Verbindungen). Diese Operation eignet sich daher auch für stark übergewichtige und Hochrisikopatienten sowie im Falle einer Re-Operation bei Schlauchmagenpatienten.
Leistenbrüche (Inguinalhernien) zählen vor allem bei Männern zu den häufigsten viszeralchirurgischen Krankheiten. Die genaue Ursache ist noch immer nicht bekannt. Man nimmt an, dass eine Bindegewebsschwäche für die Krankheit zumindest mitverantwortlich ist. Bemerkt wird ein Leistenbruch oft zufälligerweise. Man tastet z. B. beim Duschen eine Schwellung in der Leistengegend, die nicht einmal schmerzhaft sein muss, oder es treten Schwellungserscheinungen und/oder Beschwerden in der Leiste beim Husten, Niesen, Pressen oder beim Heben von schweren Lasten auf. Die meisten Leute stellen dann rasch die Verdachtsdiagnose eines Leistenbruchs (u. a. durch eine Suche im Internet), melden sich beim Hausarzt oder gehen direkt zum Chirurgen. Die Diagnose ist in den meisten Fällen durch die genaue Befragung des Patienten und eine klinische Untersuchung einfach zu stellen. Im Zweifel macht es Sinn, zusätzlich eine Ultraschalluntersuchung durchführen zu lassen.
Wenn die Diagnose eines Leistenbruchs gestellt ist und der Patient Beschwerden hat, ist die Behandlung immer chirurgisch. Die schwerwiegendste Komplikation eines Leistenbruchs besteht in der Einklemmung (Inkarzeration). Die Einklemmung eines Bruches ist zwar selten, kann aber sowohl bei grossen als auch bei kleinen Brüchen auftreten. Aus diesem Grund wird meistens empfohlen, einen Leistenbruch bei Gelegenheit chirurgisch zu versorgen.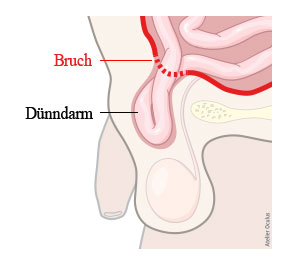 In den allermeisten Fällen kann eine Leistenbruchoperation minimalinvasiv (endoskopisch) durchgeführt werden. Heutzutage werden Leistenbrüche beim Erwachsenen fast ausschliesslich mittels Netzeinlage versorgt (offen oder endoskopisch). Der Vorteil der endoskopischen Leistenbruchversorgung mit Netzverstärkung besteht in der sofortigen vollen Belastbarkeit (je nach Schmerzintensität). Ebenso ist die Gefahr eines Rezidives (Wiederauftretens eines erneuten Leistenbruchs) bei korrekter Operationstechnik verschwindend klein. Der Eingriff erfolgt in den meisten Fällen in Narkose. Nur bei offenen Operationen kann der Eingriff alternativ in Spinalanästhesie oder sogar Lokalanästhesie erfolgen. Eine einseitige Leistenbruchoperation dauert ca. 30 bis 60 Minuten, eine doppelseitige Versorgung (ca. 20 bis 30 Prozent der Patienten leiden an einem doppelseitigen Leistenbruch) ca. 45 bis 90 Minuten. Die Dauer des Spitalaufenthalts beträgt in der Regel eine bis zwei Nächte, je nach Allgemeinzustand und Alter des Patienten.
In den allermeisten Fällen kann eine Leistenbruchoperation minimalinvasiv (endoskopisch) durchgeführt werden. Heutzutage werden Leistenbrüche beim Erwachsenen fast ausschliesslich mittels Netzeinlage versorgt (offen oder endoskopisch). Der Vorteil der endoskopischen Leistenbruchversorgung mit Netzverstärkung besteht in der sofortigen vollen Belastbarkeit (je nach Schmerzintensität). Ebenso ist die Gefahr eines Rezidives (Wiederauftretens eines erneuten Leistenbruchs) bei korrekter Operationstechnik verschwindend klein. Der Eingriff erfolgt in den meisten Fällen in Narkose. Nur bei offenen Operationen kann der Eingriff alternativ in Spinalanästhesie oder sogar Lokalanästhesie erfolgen. Eine einseitige Leistenbruchoperation dauert ca. 30 bis 60 Minuten, eine doppelseitige Versorgung (ca. 20 bis 30 Prozent der Patienten leiden an einem doppelseitigen Leistenbruch) ca. 45 bis 90 Minuten. Die Dauer des Spitalaufenthalts beträgt in der Regel eine bis zwei Nächte, je nach Allgemeinzustand und Alter des Patienten.
Lesen Sie hier mehr über die Symptome und Behandlungen eines Leistenbruchs.
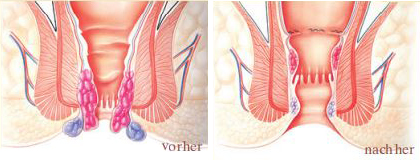
Hämorrhoiden hat jeder Mensch. Es handelt sich dabei um Venengeflechte unter der Analschleimhaut, die u. a. für die Feinkontinenz (u. a. Unterscheidung von Wind und Stuhl) mitverantwortlich sind. Wenn sich Hämorrhoiden vergrössern, aus dem Analkanal heraustreten und beginnen, mechanische Probleme oder andere Beschwerden zu verursachen, spricht man von einem Hämorrhoidalleiden. Beschwerden sind z. B. Frischblutabgänge (rotes, helles Blut) beim Stuhlgang, Juckreiz, Heraustreten der Hämorrhoiden oder der Analschleimhaut aus dem Anus (Hämorrhoidal- oder Schleimhautprolaps). Wenn solche Symptome öfters auftreten und man dadurch gestört ist (auch in der Analhygiene), sollte mit einer symptomatischen Behandlung begonnen werden (z. B. Salbenbehandlung, Zäpfchen, allfällige Verstopfung behandeln etc.).
Wenn die Beschwerden innerhalb von sechs bis acht Wochen nicht verschwinden oder wieder auftreten (vor allem Blutabgänge), muss eine Enddarmspiegelung (kann beim Viszeralchirurgen durchgeführt werden), bei Leuten über 50 Jahren sogar eine Dickdarmspiegelung (beim Gastroenterologen) vorgenommen werden. Ursache von Blutabgängen können Hämorrhoiden sein, es muss aber immer auch eine andere Blutungsquelle ausgeschlossen werden, insbesondere Darmkrebs und Darmentzündung. Ist die Diagnose eines Hämorrhoidalleidens (oder eines analen Schleimhautvorfalls) gesichert, kann die weitere Behandlung je nach Leidensdruck konservativ symptomatisch, interventionell (Applizieren von Gummiligaturen, dies vor allem bei kleinen Hämorrhoiden) oder chirurgisch angegangen werden. Grössere Hämorrhoiden und/oder Schleimhautvorfälle bedürfen in der Regel einer chirurgischen Behandlung. Es existieren verschiedene Therapieverfahren, die je nach Befundgrösse und Ausdehnung variieren.
Das heutzutage gängigste Operationsverfahren ist die transanale Staplermukosektomie nach Longo. Bei diesem Verfahren werden die Hämorrhoiden mittels eines speziellen Klammernahtinstruments wieder in den Analkanal «geliftet», ohne die Hämorrhoidengeflechte per se zu entfernen. Die Durchblutung der Hämorrhoiden wird bei diesem sehr schonenden und wenig schmerzhaftem Vorgehen stark eingeschränkt. Dadurch schrumpfen die Hämorrhoiden innerhalb von ein paar Wochen, verbleiben aber an korrekter Stelle. Ausserdem erfolgt der Eingriff im Analkanal, weshalb von aussen auch keinerlei Wunden sichtbar sind. Die Longo-Operation macht physiologisch viel mehr Sinn als eine Entfernung der Hämorrhoiden, die lange Zeit sehr schmerzhaft sein kann und bei der die analen Wunden einige Wochen brauchen, bis sie verheilt sind. Anale Operationen können in Narkose oder in Spinalanästhesie durchgeführt werden. Eine Hämorrhoidensanierung nach Longo dauert ca. 15 bis 30 Minuten. Der Spitalaufenthalt beträgt in der Regel eine Nacht. Nach der Operation sollte auf weichen Stuhlgang geachtet werden.
Lesen Sie hier mehr über die verschiedenen Symptome und Behandlungsmöglichkeiten bei Hämorrhoiden.
Autor: Dr. med. Mischa C. Feigel, Facharzt FMH für Chirurgie, Spezialgebiet: Viszeralchirurgie
Weitere Behandlungen